基本的に症状が回復していれば一般の保険への加入も条件付で可能となることもあります。何より眼底検査を定期的に受診することが大切です。
まずは一般の保険から
トライ!

保険加入の可能性
<保険タイプ別の加入可能性>
| 保険タイプ | 加入の可能性 |
|---|---|
| 医療保険 | 症状・治療状況により、特別条件付で入れる場合があります。 |
| 引受基準緩和型の保険 | 症状・治療状況によって入れます。 |
| 無選択型の保険 | 基本的に入れます。 |
一般の保険の場合の告知
<告知上のポイント>
- 正式病名
- 罹患期間
- 現在の視力、眼圧、眼底検査所見、視野障害の有無
- 点眼薬の種類
- 手術の有無(分かれば術式)
- 医療機関名
※上記内容を含む眼科専門医の診断書があるとさらに良いでしょう。
上記、注意点に従って告知しても、もちろん病状によっては加入は難しいでしょう。そのような場合でも、引受基準緩和型の保険加入への可能性もありますし、無選択型の保険もあります。症状や病気の進行度合いに応じて、できるだけ条件のよい保険に入れるようにしましょう。
正しい保険検討手順については「3ステップ検討法」へ

ところで、緑内障だと保険に入りにくくなるのはなぜ?
生命保険会社は眼疾患について特に敏感です。というのも両眼を失明すると高度障害状態と なり、死亡保険金相当額の高度障害保険金を支払うことになるからです。また医療保険などでは、保険料の支払免除となります。普通保険約款には、7つの高度障害状態の1つとして「両眼の視力を全く永久に失った もの」と条項の一番目に定義されています。
緑内障とは
緑内障(glaucoma)とは、視神経が損傷される病気で、眼圧が高くなった結果生ずると考えられています。昔からあおそこひ(青底翳)と呼ばれ、失明する病気の1つとして恐れられています。緑内障の病気が進行してしまうと視力喪失が回復不能となります。ちなみに眼圧の基準値は10~21mmHgで、平均14~16mmHgとされています。
- ■ 緑内障の主な症状
- 緑内障の年齢別有病率は40歳代、50歳代、60歳代それぞれ2%、3%、8%といわれています。緑内障は、一般に眼圧上昇を伴うことが多いと思われていますが、実は正常眼圧で発症する緑内障(正常眼圧緑内障、Normal Tension Glaucoma; NTG)が全体の6割を占めています。よって緑内障を発症していても眼圧の検査だけでは異常が発見されないことも多いため、40歳を過ぎたら年に1回は眼底検査をすることがお勧めです。 眼圧上昇は眼球の房水の生産量と排出量の不均衡によります。房水の流れを妨げられることにより眼圧が高くなった結果、視神経乳頭が眼球内側から圧迫されて(視神経乳頭陥凹)、視神経が損傷されることにより視野欠損が起こります。視覚障害の原因全体の25%を占める緑内障は、糖尿病性網膜症、網膜色素変性症や加齢黄斑変性症とならんで日本における中途失明原因の上位疾患です。
緑内障の危険因子は、年代 有病率 40代 2.04% 50代 2.71% 60代 4.67% 70代 8.17% 80代以上 5.98% - 1:40歳以上
- 2:家族歴
- 3:遠視または近視
- 4:糖尿病
- 5:コルチコステロイド薬の長期服用
- 6:眼科外傷の既往
急性の緑内障は、突然激しい眼痛、頭痛、眼の充血を生じます。これは急性緑内障発作とよばれ女性に多く、全体の1割を占めます。早急に加療を行わなければ視神経障害を起こして視力が低下します。しかし、それ以外の緑内障の場合には、一般には末期に至るまで自覚症状はありません。視力低下、視野欠損、視野狭窄(求心性視野狭窄)を初めて自覚するころには、残念ながら緑内障は末期です。というのも、私たちの目は両眼で視野をカバーしており、多少の視野欠損には気づきにくいからです。 - ■ 緑内障の検査・診断
- 緑内障の検査としては、眼圧測定、検眼鏡検査、スリットランプ検査、視野検査、隅角鏡検査などが行われます。人間ドックなどの検査結果に「神経線維層欠損(nerve fiber layer defect; NFLD)」という所見があった場合は要注意です。神経線維層欠損は、乳頭陥凹拡大や視野欠損に先行して生じる最早期の緑内障性の眼底変化です。その部位に一致する視野障害が見つかることが多いようです。
緑内障を発症すると中心から15~30度の範囲に視野異常が初発することが多いです。一般に緑内障末期になるまで中心視野が保たれるために視野異常を自覚することが少なく、中心視野が損なわれると急激に視力が低下します。この視野検査機器には、ゴールドマン視野計、ハンフリー視野計、オクトパス視野計などがあります。
近年の画像診断技術の進歩により、網膜の視神経線維層の厚みを測定する装置が開発されました。共焦点走査型レーザー検眼鏡によって視神経乳頭周囲の神経線維層の厚みを測定できます。この神経線維層厚検査では緑内障の変化を極めて初期の段階から診断することができます。 - ■ 緑内障の治療
- 緑内障治療は眼圧を下げることが基本で、点眼治療と手術による治療があります。
点眼薬として用いられる薬には
- 1:プロスタグランジン製剤
- 2:βブロッカー
- 3:アルファ作動薬
- 4:炭酸脱水酵素阻害薬
- 5:コリン作動薬
大きな視野欠損があり早急に眼圧を下げる必要がある場合や点眼治療にもかかわらず進行する場合には手術治療が行われます。 手術による治療には、- 1:開放隅角緑内障に対するレーザー線維柱帯形成術
- 2:閉塞隅角緑内障レーザー周辺虹彩切除術またはレーザー虹彩切開術
- 3:濾過手術とよばれる線維柱帯切除術
レーザー線維柱帯形成術は、開放隅角緑内障に適応となる術式です。隅角線維柱帯にレーザーを照射して房水の流出抵抗を減少させることを目的とします。照射部分は収縮して周辺の細孔を牽引拡大してくれます。薬物コントロールが不良で手術療法の前段階として行われることが多いです。
レーザー虹彩切開術は、閉塞性隅角緑内障が原因で後房水が瞳孔部でブロックされ、前房へ流出できなくなっている場合に適用となります。虹彩周辺に孔を開け、後房水を前房へ流出させます。アルゴンレーザーやYAGレーザーなどが使用されますが、YAGレーザーの場合には一発の照射で虹彩穿孔が得られ、レーザー虹彩切開術の主流となっています。
線維柱帯切除術(トラベクレクトミー)は、虹彩に小さく開口部を作るとともに強膜に水が流れる通路を造り、後房から強膜外へと房水を排出させます。開放隅角緑内障に対する濾過手術の主流となっている術式です。
いずれにせよ緑内障を発症したら眼圧を下げるための点眼薬を生涯続ける必要があります。 - ■ 緑内障の原因
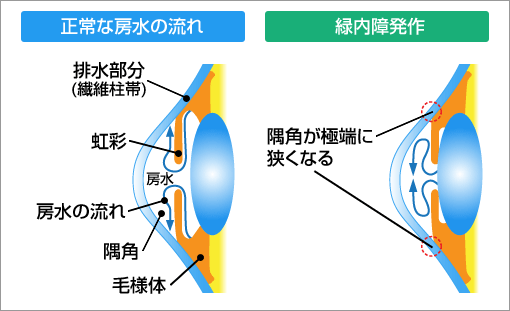 緑内障には、閉塞隅角緑内障と開放隅角緑内障の2つの型があります。正常な眼では角膜と水晶体の間にある房水が絶えず生成、排出され、その均衡を保っています。閉塞隅角緑内障は房水の出口にあたる隅角が虹彩によって塞がれることで排出が困難となり、 房水がたまり眼圧が上昇します。 開放隅角緑内障では房水流出口である隅角は広く開いていますが、排水口である線維柱帯が目詰まりしていて、房水が流れにくくなり眼圧が高くなることが原因です。線維柱帯が目詰まりする原因には、コラーゲンや異常な蛋白質の蓄積、線維柱帯の構成細胞の減少などがあります。
緑内障には、閉塞隅角緑内障と開放隅角緑内障の2つの型があります。正常な眼では角膜と水晶体の間にある房水が絶えず生成、排出され、その均衡を保っています。閉塞隅角緑内障は房水の出口にあたる隅角が虹彩によって塞がれることで排出が困難となり、 房水がたまり眼圧が上昇します。 開放隅角緑内障では房水流出口である隅角は広く開いていますが、排水口である線維柱帯が目詰まりしていて、房水が流れにくくなり眼圧が高くなることが原因です。線維柱帯が目詰まりする原因には、コラーゲンや異常な蛋白質の蓄積、線維柱帯の構成細胞の減少などがあります。
※2013年7月末現在の情報に基づいた内容となります。
※本ページは、(株)ASSUMEの監修により作成しています。
※病気、保険の告知等に関する情報については、典型的なケースを想定して記載したものであり、個別の症例、保険査定、加入条件等とは異なる場合があります。判断の目安としてお役立てください。詳細については、生命保険会社または医師等にご確認ください。


